LINFEDEMA
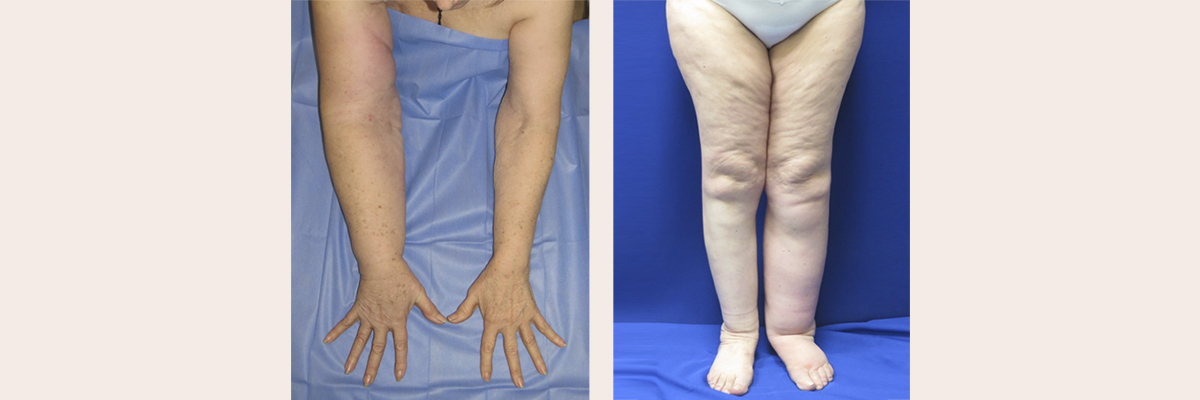
El linfedema es la acumulación de líquido debido a una alteración del drenaje linfático. Esto puede ocurrir en cualquier parte del cuerpo, pero es más común en las extremidades. Puede afectar sólo un brazo o una pierna, o puede ocurrir de manera bilateral.
Esta acumulación de líquido puede causar síntomas que incluyen hinchazón, pesadez, disminución del rango de movimiento, tensión de la piel, molestias en las articulaciones afectadas, entre otros.
A nivel microscópico, el linfedema también produce engrosamiento de la piel y fibrosis progresiva de la extremidad afectada. Todo esto hace que la extremidad sea más susceptible a la infección (erisipela o celulitis infecciosa), lo que a su vez empeora el linfedema y sus efectos nocivos, creando un círculo vicioso difícil de erradicar.
Dependiendo de la causa, el linfedema se clasifica en:
- Primario: Se produce por anomalías en el desarrollo del sistema linfático.
- Secundario: Producto del daño del drenaje linfático luego de un traumatismo, cirugía, infección o cáncer.
Es común en pacientes que sufrieron algún tipo de cáncer (ej: cáncer de mama, cáncer cervicouterino o endometrio, cáncer de piel o melanoma).
Este tipo de linfedema secundario se presenta posterior al tratamiento quirúrgico del cáncer, donde se comprometieron o removieron los ganglios.
De esta forma, si se realizó un vaciamiento o disección axilar (extracción de los ganglios) debido a un cáncer de mama, el linfedema del brazo se presenta entre el 25 y 49 por ciento de los casos.
Ahora, si se hizo una biopsia de ganglio centinela, la incidencia es menor y puede afectar entre el 5 y 7 por ciento de las pacientes.En el caso de las mujeres afectadas por un cáncer ginecológico, con disección ganglionar, se estima que hasta un 20 por ciento de ellas puede presentar linfedema de las piernas en los meses posteriores.
Las causas del linfedema pueden ser identificadas a través de la historia clínica y un completo examen físico de cada paciente. Por otro lado, también se pueden realizar exámenes para afinar el diagnóstico y planificar una eventual cirugía. Entre ellos encontramos:
- Linfocintigrafía: Permite identificar cualquier obstrucción o alteración en el drenaje linfático.
- Linfo-resonancia magnética (MRL): Utilizando medio de contraste (gadolinio) permite una caracterización anatómica de los vasos linfáticos para realizar una planificación quirúrgica.
- Linfografía con verde de indocianina (ICG): Mediante la inyección subdérmica de ICG en los espacios interdigitales de las extremidades y el uso de una cámara fluorecente, se puede evaluar el sistema linfático en tiempo real, comprobando la funcionalidad del sistema linfático. Entrega información anatómica y funcional, tanto para diagnosticar como para planificar una cirugía.
Toda esta información nos permite definir cuál será la mejor alternativa de tratamiento y manejo integral para cada paciente.
El tratamiento del linfedema -ya sea preventivo, conservador o quirúrgico- tendrá como objetivo mejorar la funcionalidad del sistema linfático y, por ende, optimizar la calidad de vida de los pacientes. Por otro lado, nos permitirá:
- Disminuir el edema.
- Mejorar la higiene.
- Reducir las tasas de infección.
- Mejorar la movilidad del paciente.
- Disminuir la carga de terapias diarias.
La base del tratamiento conservador son medidas generales y la terapia descongestiva compleja (TDC) realizada por una kinesióloga certificada en linfedema.
Cuidado de la piel: Evitar lesiones e infecciones. Realizar una buena higiene y lubricar la piel con una loción humectante.
Drenaje: Se usan dos tipos básicos de técnicas para tratar el linfedema. En primer lugar, el drenaje linfático manual es una forma precisa y suave de masaje que ayuda a movilizar el líquido a otras partes del cuerpo para su eliminación. Por otro lado, la liberación miofascial es una técnica que se usa para ablandar el tejido cicatricial y otras retracciones que pueden contribuir a la hinchazón.
Medicamentos: La utilización de antibióticos para evitar infecciones puede estar indicada en algunos pacientes. Falta evidencia sobre la efectividad de otros tipos de fármacos.
Ejercicio: La elongación para liberar los tejidos, ejercicios de fortalecimiento y de rango de movimiento pueden ayudar a recuperar un nivel funcional más normal y a movilizar el líquido. El ejercicio también puede es útil para controlar el peso, factor fundamental en el tratamiento del linfedema. Es recomendable que los ejercicios se realicen bajo la guía de un terapeuta certificado en linfedema.
Vendaje: Los vendajes de estiramiento reducido y de algodón generan una presión constante sobre la extremidad. El vendaje generalmente se combina con otros métodos de tratamiento.
Prendas de compresión: Las prendas elásticas, similares a una faja o a medias de soporte, ejercen presión sobre el brazo o la pierna ayudando a movilizar el líquido y evitando que se acumule nuevamente.
Cirugía: Para muchos pacientes, la cirugía puede ayudar a tratar el linfedema.
El tratamiento individualizado de los pacientes con linfedema es primordial. Cuando la terapia descongestiva no es suficiente y/o en determinados pacientes, la cirugía es el tratamiento complementario de elección. El objetivo del tratamiento quirúrgico es intentar recuperar la función linfática mediante algunos procedimientos.
Actualmente, las técnicas más aceptadas son las anastomosis linfático-venosa mediante supermicrocirugía, el trasplante de vasos linfáticos y el trasplante de ganglios linfáticos autólogos (del mismo paciente). Estos procedimientos juegan un rol en la restitución de la función linfática y tienen indicaciones precisas. En casos seleccionados, se puede realizar una liposucción selectiva u otros procedimientos de reducción de volumen.
Las anastomosis linfático-venosas (ALV) consisten en la conexión de los vasos linfáticos a pequeñas venas que hacen que el fluido linfático acumulado se desvíe hacia la circulación venosa creando un bypass, para luego ser eliminado por la orina. Para esto se utilizan técnicas de supermicrocirugía, con microscopios de alta potencia e instrumental ultra-fino. Las ALV son el tratamiento quirúrgico menos invasivo para el linfedema ya que se puede realizar a través de incisiones cutáneas de aproximadamente 2 cm e incluso bajo anestesia local. Pueden ser eficaces para el linfedema refractario a la compresión, reduciendo los episodios de celulitis, la necesidad de terapia compresiva y mejorando la calidad de vida. Si bien, las ALV pueden ser eficaces para el linfedema progresivo refractario a tratamientos conservadores, no se pueden asegurar buenos resultados para todos los pacientes; esto se debe a que los vasos linfáticos se van esclerosando (obstruyendo) con la progresión del linfedema lo que resulta en un bypass ineficaz.
El trasplante de vasos linfáticos autólogos se realiza en combinación con la transferencia de tejido (colgajo) para la cobertura de algún defecto secundario a un traumatismo utilizando microcirugía, de esta forma se restituye el drenaje proporcionando un “puente linfático” con este nuevo tejido que repara la lesión.
El trasplante de ganglios autólogos consiste en la toma de linfonodos (ganglios linfáticos) del mismo paciente, desde un lugar cuya función no es primordial, y transferirlos mediante microcirugía a la extremidad afectada. Esta cirugía intenta recuperar la función linfática mediante un “efecto esponja” y la generación de nuevos vasos linfáticos que mejoren el drenaje.
La liposucción selectiva se reserva para casos en los cuales las cirugías reconstructivas previamente señaladas no están indicadas por lo avanzado de la patología, o como procedimiento complementario a una cirugía previa para optimizar el resultado, respetando los vasos linfáticos con funcionamiento residual.
Conceptualmente, cualquier paciente con linfedema puede ser candidato para alguna cirugía. Los pacientes que han tenido linfedema durante un tiempo más corto y con menos gravedad tienden a tener mejores resultados luego de una cirugía.
Para el período posoperatorio, los pacientes deben continuar con la terapia kinesiológica al cabo de 2-3 semanas y seguir usando la media o manga de manera regular. Luego, progresivamente y según tolerancia de cada paciente, se deberá iniciar la actividad normal.
Los controles se realizarán periódicamente y los resultados se evidenciarán desde los 3 meses, estabilizándose al año de la cirugía.
Los resultados se evalúan de acuerdo a la mejoría subjetiva del paciente, así como mediante medidas perimetrales y volumétricas, frecuencia de episodios de celulitis y cuestionarios de calidad de vida.
Las medidas no quirúrgicas con evidencia científica que previenen el desarrollo y/o la progresión del linfedema son mantener el peso normal, evitar la ganancia de peso y participar en programas de ejercicios supervisados.
La cirugía preventiva, o cirugía de reducción de riesgo de linfedema, es un procedimiento que se realiza al momento de la cirugía del cáncer. Las pacientes que se someten a un vaciamiento o extracción de los ganglios axilares por cáncer de mama, tienen un alto riesgo de desarrollar linfedema de ese brazo debido a que se interrumpe el drenaje linfático de esa extremidad. La técnica consiste en identificar los canales linfáticos que drenan el brazo y fueron lesionados durante la cirugía, para reconectarlos mediante supermicrocirugía al sistema venoso, restituyendo el drenaje linfático y así disminuir el riesgo a que se acumule líquido en la extremidad.
Los objetivos y beneficios principales de la cirugía para el linfedema se resume en cuatro pilares fundamentales:
- Disminuir el volumen o tamaño de la extremidad afectada.
- Mejorar significativamente los síntomas que produce esta patología, como lo son la pesadez de la extremidad, tensión de la piel, disminución en rangos de movimiento, etc.
- Disminuir la necesidad de prendas compresivas, ya sean medias o mangas, tanto en la intensidad de la presión como en la frecuencia de su uso.
- Reducir significativamente los episodios de erisipela y/o celulitis infecciosa, para lo cual los pacientes con linfedema tienen un riesgo elevado de presentar.
Todo lo anterior se traduce en un impacto positivo que mejora la calidad de vida de los pacientes operados.
- Tipo: Hospitalización de una noche.
- Anestesia: General o regional.
- Tiempo: 3 a 6 horas.
- Dolor: Leve.
- Actividad moderada: 14 días.
- Reinicio actividad deportiva: 1 mes.
- Cobertura: Sí.
Conoce cuáles son las diferencias entre linfedema y lipedema AQUÍ







